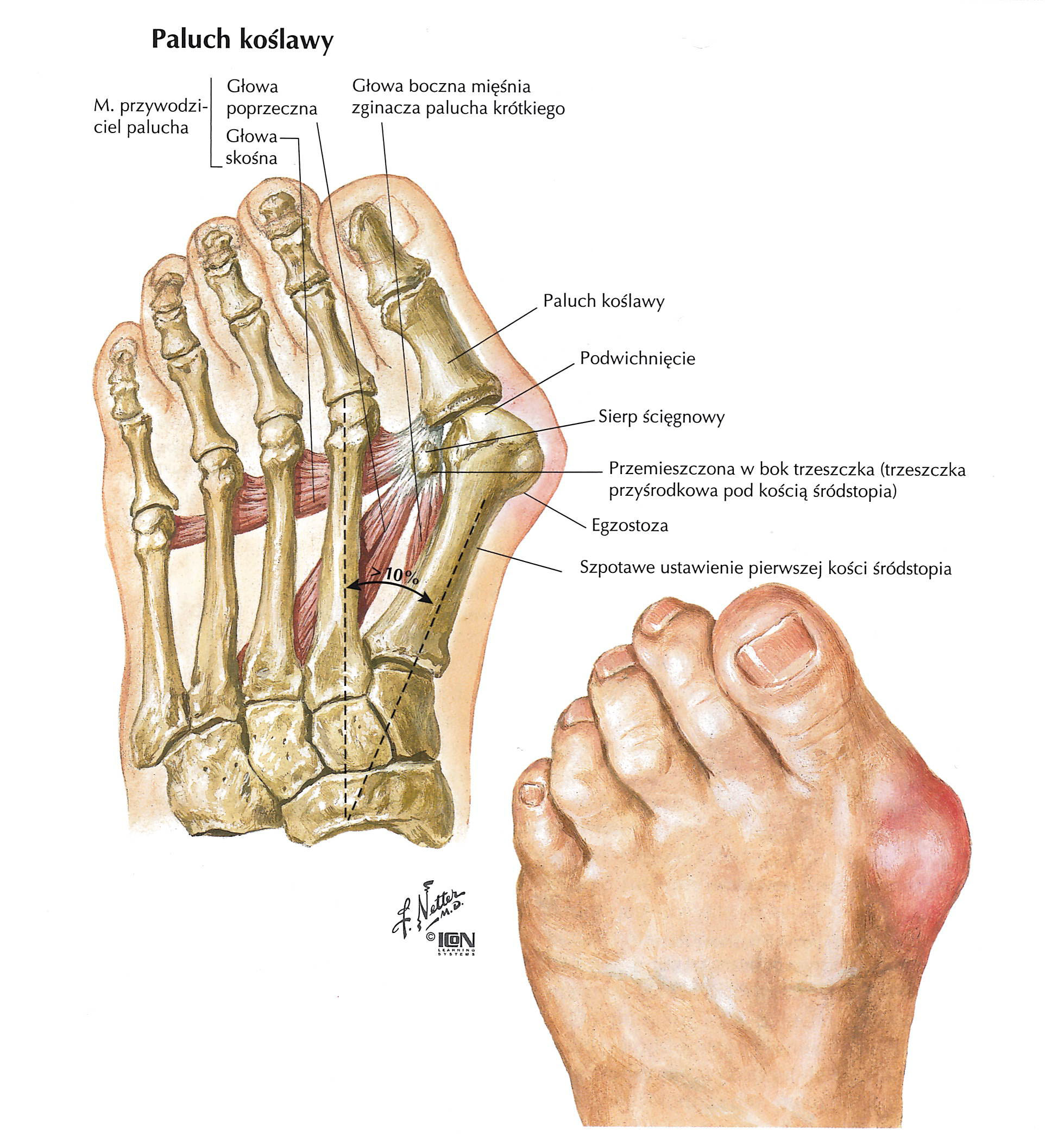
Haluks inaczej paluch koślawy (łac. Hallux valgus), czyli deformacji stawu
śródstopno-paliczkowego. Polega to na nienaturalnym odchylaniu się dużego palca stopy w kierunku pozostałych palców. Czasami może nawet dojść do jego podwichnięcia pod pozostałe palce. Wygięciu palucha towarzyszy powstanie guzka u jego podstawy, gdzie łączy się z kością śródstopia. Dotyczy to od 2 do 4 % populacji.
Początkowo ból pojawia się tylko po długim chodzeniu. Wraz z postępem zwyrodnienia ból zaczyna pojawiać się częściej. Zmienia się biomechanika stopy i rozkład nacisku ciała. Chodzenie staje się trudne, problemem staje się dobór obuwia, które nie będzie obcierało. Ucisk i ocieranie wystającego guzka powoduje powstanie stanu zapalnego, zaczerwienienie, pieczenie, obrzęk i ból.
Występowanie palucha koślawego obserwuje się częściej u kobiet (7-9 razy), jednak zdarza się, że dotyka on także mężczyzn.
Co go powoduje?
Z czasem dochodzi do osłabienia więzadeł stopy, które łączą ze sobą kości śródstopia (szczególnie w kobiecych stopach). W konsekwencji, w momencie obciążania stopy, kości śródstopia powoli oddalają się od siebie. Na skutek zmiany położenia kości śródstopia i występujących tam trzeszczek. Zmienia się kierunek działania ścięgien, które zamiast zginać paluch, zaczynają ściągać go w kierunku pozostałych palców. Wada ulega utrwaleniu, dochodzi do przykurczy torebki stawowej, paluch ulega pozornemu skróceniu, a najdłuższa staje się I kość śródstopia, która zaczyna być punktem podparcia w trakcie chodu, w fazie odbicia.
A co przyczynia się do osłabienia więzadeł stopy?
Występowanie palucha koślawego w rodzinie (szczególnie w linii żeńskiej), źle dobrane obuwie (wysokie obcasy, zwężony nosek), inne choroby reumatyczne lub zwyrodnieniowe (np. RZS), predyspozycja genetyczna i anatomiczna (np. kolana koślawe), długotrwałe stanie, nadwaga, dźwiganie ciężkich przedmiotów, niektóre sporty nadmiernie obciążające przodostopie (wspinaczka, bieganie).
Rzadziej do powstania palucha przyczynia się nadmierna długość palucha, urazy, hipermobilność pierwszej kości śródstopia, uszkodzenie ścięgna Achillesa, amputacja II palca stopy.
Oczywiście wystąpienie kilku niekorzystnych czynników powoduje wystąpienie palucha koślawego.
Zaniedbanie deformacji powoduje kolejne dolegliwości: pęknięcie skóry w okolicy powstałego guzka i bakteryjne zakażenie, złamanie zmęczeniowe, obniżenie łuku poprzecznego stopy, palce szponiaste, młoteczkowate, metatarsalgia, bolesne modzele (nagniotki) na podeszwie stopy, odciski na
grzbietowej powierzchni palców, podrażnienie nerwów (drętwienia, mrowienia po wewnętrznej stronie palucha), zmianę sposobu chodzenia, ból kolan i/lub odcinka lędźwiowego kręgosłupa.
Paluch koślawy nie jest problemem wyłącznie kosmetycznym, a leczenie tej przypadłości, to dbanie o własne zdrowie! Wczesne rozpoznanie i leczenie pozwoli na uniknięcie tych nieprzyjemnych komplikacji. Pamiętajmy więc o dobieraniu prawidłowego obuwia, tak by palce miały dużo miejsca (nawet przy próbie ich rozszerzenia), chodzeniu boso po miękkim podłożu (w domu, na plaży, łące), regularnych ćwiczeniach, które wzmacniają mięśnie stopy.

